Pîrghii odonto-parodontale
Structurile parodontale şi osul alveolar au roluri biomecanice ambivalente, atât de susţinere şi fixare a dintelui în alveolă, cât şi cele legate de posibilitatea existenţei unui grad de mişcare a dintelui în articulaţia alveolo-dentară. Elementele anatomice parodontale preiau presiunile exercitate asupra dintelui şi le transmit într-o formă atenuată structurilor osoase adiacente.
Biomecanica dintelui este exprimată funcţional atît în contextul relaţiilor fiziologice inter-maxilare, cât şi în cel al relaţiilor odonto-parodontale . Din acest ultim punct de vedere se desprind două aspecte importante, cel al stabilităţii şi cel al mobilităţii dentare.
Conform teoriei tensionale (Coolidge, 1937; Lavelle, 1988), stabilitatea dintelui, atât statică cât şi dinamică în alveola dentară beneficiază de aportul structurilor parodonţiale moi şi dure implicate în asigurarea ei, reuşind să confere dintelui atât o fixitate solidă capabilă să reziste la zeci de kg forţă aplicată, cât şi în contrast, posibilitatea de mişcări foarte uşoare, excluzând însă în mod normal mobilitatea dentară. Intreg aparatul parodontal participă la stabilitatea dentară, de integritatea morfo-funcţională a acestuia depinzînd în mod esenţial viabilitatea şi eficacitatea funcţiilor dentare.
Un rol esenţial în mecanismul stabilităţii dentare îl are ligamentul alveolo-dentar principala piesă de legătură între rădăcina dintelui şi structurile alveolare, mai precis fibrele constituiente ale acestuia şi modul de dispunere al lor. Aceste fibre prind rădăcina dintelui într-un dispozitiv asemănător unui veritabil „hamac” ce asigură un grad de fixare dar şi de suspensie a dintelui. Într-adevăr, potrivit teoriei tensionale a suportului dentar, funcţia primară a principalelor fibre ale ligamentului periodontal este cea de suport şi de transmisie a forţelor ocluzale spre osul alveolar. S-a demonstrat de asemenea că atunci când forţele presionale sunt aplicate asupra coroanei dentare, fibrele principale ligamentare îşi modifică forma din ondulată în rectilinie pentru a revenii din nou la forma iniţială când forţa a încetat şi dintele se află în repaus. Problema stabilităţii dentare nu se poate reduce însă numai la acest aspect, deşi el are o importanţă deosebită. Există în acest sens şi alte teorii cu care teoria tensională se completează reciproc.
Astfel, teoria presiunii hidrostatice interstiţiale a lui Boyle susţine că mişcarea dintelui în alveola dentară este controlată în primul rând de deplasările fluidului extracelular, în timp ce fibrele principale periodontale au un rol secundar. Date suplimentare aduse de-a lungul timpului au arătat că de fapt presiunea hidrostatică şi fibrele periodontale dezvoltă forţe egale şi de semn contrar.
O a treia teorie, reologică, consideră că ligamentul periodontal demonstrează din punct de vedere biomecanic un comportament reologic de tip gel thixotropic (Kardos, 1979).
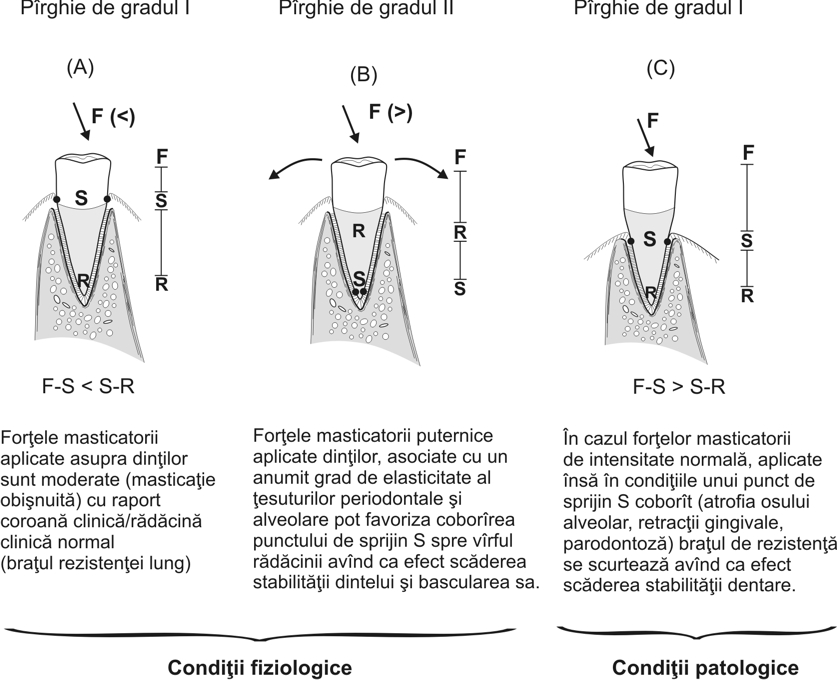
Oricare ar fi mecanismul local tisular intim al stabilităţii dentare, este cunoscut faptul că dintele prezintă în mod fiziologic un grad de uşoară mobilitate evidentă la aplicarea de presiuni mari asupra sa. În condiţii normale dintele funcţionează, din punct de vedere al biomecanicii locale, în cadrul unor pîrghii dento-parodontale de gradul/ordinul I şi II. În pârghia odonto-parodontală de gradul I braţul de forţă (F) este dat de înălţimea coroanei clinice, punctul de sprijin (S) îl constituie coletul clinic (linia de prindere a mucoasei gingivale pe dinte), iar braţul de rezistenţă (R) îl reprezintă lungimea rădăcinii clinice (ordinea dispunerii în lanţul cinematic fiziologic a elementelor de caracterizare a pârghiei fiind: Forță-Sprijin-Rezistență (F-S-R). Cu cât braţul de forţă este mai scurt (deci coroana clinică mai puţin înaltă), iar cel de rezistenţă (rădăcina clinică) este mai lung, cu atât dintele este mai stabil implantat în alveola dentară, cu alte cuvinte un colet clinic mai sus situat conferă o stabilitate dentară mai robustă (Figura A).
Dimpotrivă, coborârea punctului de Sprijin (deplasarea lui spre apex) poate duce, atât în condiţii fiziologice cât şi patologice, la transformarea pîrghiei de ordinul I spre pîrghia de ordinul II cu un grad uneori semnificativ de instabilitate a dintelui în raport cu apexul care rămîne relativ fix (apexul poate căpăta chiar valoare de punct de sprijin -S- în cazul transformării pîrghiei de ordinul I în pîrghie de ordinul II). Un exemplu privind primul caz (condiţii fiziologice) este cel în care eventuale Forţe masticatorii mari ce acţionează perpendicular pe axul longitudinal al dintelui şi/sau oblic se pot asocia în aceste circumstanţe cu facilitarea apariţiei unui „joc de înclinări” (basculări) dentare normale în alveolă (datorate elasticităţii ţesuturilor parodonto-alveolare) cu coborârea punctului de sprijin spre apex (transformarea pîrghiei anterioare de ordinul I în pîrghie de gradul II cu cele trei elemente caracteristice ale lanţului cinematic dispuse acum în ordinea: Forță-Rezistență-Sprijin (F-R-S) (B).
La rândul ei, condiţia patologică cea mai frecventă cu efect asemănător, este dată de atrofia osului alveolar şi retracţia gingivală. În această situaţie poate apare posibilitatea creşterii gradului de basculare al dinţilor chiar la aplicarea de forţe masticatorii de intensitate obişnuită, normală, datorită alungirii braţului forţei şi tendinţei de coborîre a punctului de sprijin spre apex (braţul forţei se alungeşte, în timp ce braţul rezistenţei se scurtează), elementele de reper cinematic fiind dispuse în următoarea ordine: Forță-Sprijin-Rezistență (F-S-R), adică pîrghie de ordinul I dar cu un braţ F din ce în ce mai lung, asociat din această cauză şi în aceiaşi măsură, cu scăderea stabilităţii dintelui (Figura C).
Dinţii suportă în cursul masticaţiei obişnuite presiuni ritmice orientate în următoarele direcţii:
- verticale- în lungul axului median (longitudinal) al dintelui (AMD);
- oblice față de AMD;
- paraxiale cu AMD;
- perpendiculare (orizontale) pe AMD.
Presiunile aplicate sunt intermitente, întrerupte de pauze mai scurte sau mai lungi, încât se poate vorbi de suite alternante de faze parodontale presional- dinamice şi faze parodontale de repaus, această activitate ciclică având un efect stimulator asupra sănătăţii şi nutriţiei odonto-parodontale, precum şi o acţiune de restructurare şi modelare permanentă a ţesuturilor moi şi dure ale dispozitivului dento-alveolo-maxilar. Presiunile verticale şi paraxiale se exercită mai ales în acţiunile dinţilor frontali de apucare şi sfâşiere a hranei sau la persoanele cu edentaţie parţială (prin lipsa premolarilor şi molarilor), chiar în procesul de masticaţie propriu-zis ; presiunile oblice şi cele orizontale (perpendiculare pe axul longitudinal al dintelui) acţionează în masticaţia de frecare, iar prin mişcările ce le impun dintelui tind la bascularea/dislocarea acestuia. Unul din rolurile cele mai importante în conservarea stabilităţii dintelui şi preluării presiunilor/tracţiunilor îl au structurile parodontale şi în primul rând elementele fibroase ale ligamentului periodontal.
Forţele de presiune verticală aplicate pe dinte în lungul axului longitudinal determină o „mişcare de înfundare” a dintelui („mişcare de intruzie”) realizată cu participarea structurilor alveolare elastice. La început mişcarea de intruzie este amplă şi rapidă prin schimbările de tensiune în fibrele ligamentului alveolo-dentar şi de creştere a tracţiunii inserţiilor acestora de pe peretele alveolar, urmată de o mişcare cu viteză scăzută la care contribuie elasticitatea (limitată) a peretelui şi osului alveolar sub acţiunea tracţiunilor din etapa precedentă (teoria Parfitt-Picton, 1960).
Intruzia dintelui în alveolă are cea mai mare amplitudine în condiţiile aplicării şi transmiterii presiunilor verticale de-a-lungul axului median longitudinal al dintelui, caz în care sunt prezente cel puţin trei consecinţe:
- distribuirea egală pe pereţii alveolei dentare şi pe zonele cementale a forţelor de presiune aplicate,
- tracţiuni egale pe fibrele ligamentare, şi
- disiparea presiunii hidrostatice active a lichidului interstiţial periodontal, de asemenea în mod egal, asupra pereţilor ce se privesc „în oglindă” (peretele cemental şi peretele alveolar).
Important din punct de vedere biomecanic şi fiziologic este faptul că forţele de tracţiune ligamentare şi forţele presiunii hidrostatice sunt de sens contrar şi egale între ele, ceea ce conferă lojei parodontale rolul unei adevărate zone de sistem–tampon biomecanic („biomechanically buffer”) şi de amortizare a şocurilor ocluzale.
Acest model matematic şi biomecanic are însă un caracter mai mult teoretic (ideal), el fiind rareori întâlnit în jocul real al forţelor masticatorii, unde distribuţia vectorilor de tracţiune ocluzală este inegal aplicată ariilor cemento-alveolare prin intermediul fibrelor periodontale întinse în mod diferit (vectorii distribuţiei presiunii hidrostatice rămân însă egal distribuiţi). Este adevărat totodată că în procesele masticatorii obişnuite forţele ocluzale aplicate converg totuşi în mare parte spre axul longitudinal median al dintelui, deşi nu în totalitate. Măsura în care se realizează această direcţionare este în mod curent suficientă pentru realizarea protecţiei dintelui. Există din acest punct de vedere unele condiţii biomecanice favorizante şi defavorizante, legate de relaţiile inter-dentare pentru asigurarea echilibrului şi stabilităţii dintelui în alveolă. Astfel dinţii care prezintă chiar numai puncte de contact cu dinţii vecini dispersează în condiţii mai bune presiunile masticatorii, au crescută stabilitatea alveolară şi sunt mai bine protejaţi faţă de riscurile forţelor masticatorii mari aplicate. Pe de altă parte dinţii care au lungimea rădăcinii clinice mai mare decât înălţimea coroanei clinice sunt mai stabili întrucât distanţa dintre punctul de sprijin şi punctul de rezistenţă, adică braţul rezistenţei din pârghia dentară de ordinul I, este mai mare decât lungimea braţului forţei având suprafaţa ocluzală ca punct de sprijin. Un rol semnificativ îl are şi înclinarea dinţilor în zonele de implantare de pe arcade. Astfel dinţii laterali superiori sunt înclinaţi cu faţa ocluzală către vestibulul bucal, iar cei inferiori către spaţiul oro-lingual, situaţie care favorizează dirijarea vectorilor secundari de presiune (forţe paraxiale, oblice sau orizontal-transversale ce apar mai ales în cursul masticaţiei de tip frecător) mai aproape de axul median longitudinal. În plus, componentele orizontale de forţe ce rezultă din fragmentarea forţelor presionale verticale şi care ar putea induce efecte distorsionante, sunt anulate sau cel puţin atenuate de suprafeţele ocluzale reliefate cu pante şi contrapante ale dinţilor laterali (Râcă, 1994). Situaţia mecanică masticatorie cea mai frecventă este caracterizată de întinderea inegală a fibrelor ligamentului alveolo-dentar, ceea ce face ca rezultantele tracţiunii din poligonul forţelor aplicate să se exercite la rândul lor inegal asupra pereţilor alveolari. Efectele rămân însă în limitele modelului biomecanic odonto-parodontal fiziologic atât timp cât forţa principală ocluzală se dirijează, aşa cum s-a arătat mai sus, în axul mediano-longitudinal al dintelui, iar osul alveolar se restructurează şi se remodelează compensator în timp prin apariţia pe arii mici a lizei osoase. La rândul ei liza osoasă este contracarată de îngroşarea prin apoziţie osoasă a unor zone a peretelui alveolar şi a cementului dentar, reducându-se astfel efectul tracţiunilor inegale pe pereţii alveolei dentare (Costa, 1970). Astfel de fenomene compensatorii biomecanice evidenţiază în mod convingător capacitatea morfologică şi funcţională a parodonţiului dur de a se adapta în timp la situaţii noi ce impun remodelări. Depăşirea însă a unor limite fiziologice date de solicitările presionale ca intensitate şi direcţie, poate duce la instalarea modelului patologic în care tracţiunile inegale şi exagerate ca amplitudine şi durată ale fibrelor de inserţie a ligamentului periodontal pot genera leziuni având ca urmare compromiterea importantă a aparatului parodontal, lărgirea spaţiului alveolar şi ca urmare pierderea dintelui prin eliminarea din alveola dentară.
Aspecte şi probleme speciale privind dezechilibrele şi efectele lor pot surveni în aplicarea de presiuni şi forţe exagerate cum este cazul sfărmării frecvente între arcadele dentare a unor alimente foarte dure, a utilizării de proteze dentare incorect realizate sau aplicate, în bruxism sau în cazul edentaţiei parţiale unde distribuţia forţelor se face pe o suprafaţă ocluzală mai redusă. În această din urmă situaţie fenomenul este compensat dacă dintele păstrat are mai multe rădăcini, ceea ce contribuie la distribuirea forţelor de apăsare (de exemplu dinţii dispuşi lateral pe arcadele dentare). Cronicizarea tracţiunilor anormale pare a afecta mai mult echilibrul presiunilor din spaţiul alveolar (adică a forţelor de tensiune prezente în fibrele ligamentului periodontal versus forţele de rezistenţă ale peretelui alveolar şi presiunea hidrostatică), decât intensitatea aplicării presiunilor. În modelul patologic zonele de liză osoasă ale alveolei dentare nu sunt echilibrate (compensate) de apariţia apoziţiilor osoase ceea ce implică supradimensionarea alveolei dentare implicit şi prin subţierea pereţilor, urmată de mobilitatea anormală a dintelui în zona de implant (de exemplu în parodontoză).
Fiziologia remodelării parodontale indusă ortodontic
Dispozitivul parodontal posedă o notabilă capacitate de adaptare prin remodelare a propriilor structuri, fenomen care poate avea loc în condiţii naturale în strânsă legătură cu jocul presiunilor ocluzale caracteristice în mod deosebit procesului masticator sau în condiţii induse, de exemplu presiunile exercitate ortodontic. În acest din urmă caz, dacă dintele este mişcat de o forţă exterioară şi se stabilizează într-o nouă poziţie, în maxilar au loc importante modificări (remodelări) ale spaţiului alveolar dentar şi a conţinutului acestuia, în primul rând a ligamentului periodontal, însoţite de rezorbţii ale osului alveolar în unele microzone şi de apoziţii osoase în altele. Astfel de modificări sensibile în morfologia osului alveolar sunt asociate practic cu schimbări la nivel microscopic în toate ţesuturile periodontale, inclusiv în matricea fundamentală. Mecanismele fundamentale locale declanşate de deplasarea dintelui în alveolă şi găsite a fi implicate, sunt modificările circulatorii din care decurg modificări ale presiunii oxigenului şi pH-ului local şi de asemenea schimbări în volumul şi presiunea sanguină zonală însoţite de degranularea mastocitelor sau macrofagelor. Pe de altă parte, este cunoscut faptul că aplicarea de forţe mari asupra dintelui urmată de deplasări importante ale acestuia determină modificări semnificativ-negative asupra presiunii locale sanguine asociate cu necroză tisulară.
În condiţii biomecanice ortodontice, mişcările induse care se apropie cel mai mult de rigorile cerinţelor fiziologice sunt cele utilizate în deplasările ortodontice de îndreptare a unor anomalii dentare (înclinări, deplasări, rotaţii, ectopii) dar posibil şi maxilare (prognatism, retrognatism, progenia, ocluzia adîncă) sau dento-alveolare (incongruenţa, diasteme). Trebuie menţionat însă că în unele situaţii de manevrare a acestui tip de mişcări pot apare leziuni ale pulpei dentare (cu efecte asupra dentinogenezei), calcifierea sau necroza pulpară, resorbţia radiculară externă sau internă, toate fiind considerate ca urmări în primul rând a schimbărilor în aprovizionarea locală cu sânge.
Efectul terapiilor ortodontice asupra structurilor de suport ale dinţilor a oferit informaţii utile privind dinamica modificărilor adaptative ale ligamentului periodontal, a procesului de osteogeneză-osteoliză a osului alveolar şi implicit a peretelui osos al alveolei dentare. În această privinţă au fost descrise două procese fiziologice ce au loc şi anume, atunci când:
- rădăcina dentară deplasată compresează ligamentul alveolo-dentar apare rezorbţia osului alveolar şi/sau când,
- ligamentul este tracţionat și sunt stimulate mecanismele de osteogeneză.
Cu alte cuvinte, studiile au dovedit că în condiţii biomecanice induse, presiunea este osteoclastică, iar tensiunea este osteoblastică. Se poate conchide că deplasările ortodontice implică importante procese de remodelare ale osului alveolar care sunt iniţiate şi controlate biomecanic, ele rezultând atât din compresiunea, cât şi din tracţiunea ligamentului alveolo-dentar. În schimb s-au semnalat rar efecte ale acestor tracţiuni sau compresiuni asupra cementului (cementoliza) sau rădăcinii dentare (rezorbţia, rizaliza) ; dacă acestea apar totuşi, ele determină consecinţe grave asupra stabilităţii mecanice a dintelui.
Mişcările dentare ortodontice nu pot avea loc înainte ca procesele de rezorbţie osoasă să se manifeste datorită faptului că ligamentul alveolo-dentar are o grosime foarte mică (aproximativ 0,25 mm) ceea ce traduce existenţa unui spaţiu foarte mic pentru deplasare. Aşa încât în primele 5-6 zile de la aplicarea presiunilor nu au loc deplasări dentare. Zona comprimată a osului alveolar poate manifesta răspunsuri de tip inflamator (răspunsuri neurogene, fără infecţie) de intensitate medie, datorate în principal substanţelor secretate de osteoclaste dar mai ales de macrofage şi polimorfonucleare, de tipul plasmakininelor (kalidina, bradikinina), a histaminei, serotoninei, care induc vazodilataţie, edem, diapedeză fagocitară și dureri în funcţie de intensitatea şi durata aplicării forţelor de acţiune ortodontice. În cazul aplicării forţelor mari se observă modificări marcate ale regiunii membranei periodontale comprimate, evidenţiate prin procese degenerative şi chiar necroză a fibrelor de colagen şi a celulelor, urmate de fagocitarea resturilor tisulare de către macrofage în asociere cu polimorfonuclearele şi fibroblastele. Astfel de modificări apar în special în regiunea crestelor alveolare şi în regiunea mijlocie a rădăcinii dentare. Unele tipuri de mişcări ortodontice pot cauza uneori leziuni mai importante ţesuturilor alveolo-dentare decât alte cauze. Flexia şi devierea laterală a dintelui produc cele mai grave leziuni, iar forţele uşoare şi moderate induc cele mai uşoare leziuni. Experimente efectuate pe maimuţe au arătat că poziţia punctului (zonei) de sprijin a dintelui depinde de tipul, intensitatea şi direcţia forţei aplicate pe dinte, precum şi de reacţia fiziologică a ţesutului de suport (Huettner, 1958).
Evenimentele din zona de compresie ortodontică de pe suprafaţa osului alveolar evoluează stadializat în următoarea ordine (Reitan, 1960; Rygh, 1974; Lavelle, 1988):
- compresie asupra ligamentului alveolo-dentar asociată cu modificări degenerative;
- migrarea osteoclastelor din spaţiile medulare ale osului alveolar spre regiunea compresată;
- creşterea treptată a numărului fibroblastelor tinere şi macrofagelor în zonele unde va avea loc reabsorbţia alveolară osoasă;
- rezorbţia osteoclastică a osului alveolar ce survine la un moment dat în cursul primelor 10-12 zile de la aplicarea aparatului ortodontic (înafară de cazul unei schimbări a forţelor) asociată secundar cu o creştere în volum a ligamentului alveolo-dentar.
În partea opusă comprimării, rădăcina dentară deplasată induce tracţiunea fibrelor periodontale ( ceea ce poate conduce la fibrogeneză rapidă realizată de fibroblastele periodontale) şi traumatizarea ligamentului periodontal însoţită de manifestări inflamatorii uneori cu extincţie până la osul alveolar vecin. Evenimentele din zona tracţionată ortodontic a osului alveolar sunt legate de populaţia de osteoblaste şi vizează migrarea, diferenţierea, mitoza şi activitatea funcţională a acestora. Urmează depunerea (apoziţia) de substanţă osteoidă sub formă de punţi între fibrele periodontale tracţionate, mineralizarea şi formarea de ţesut osos alveolar trabecular şi cortical.
Sursele de osteoclaste şi osteoblaste ce intervin în remodelarea biomecanică a osului alveolar sunt reprezentate de două sisteme celulare principale: sistemul celular STEM hematopoietic şi sistemul celular STEM stromal din măduva osului alveolar.
Sistemul STEM hematopoietic: este producător al liniilor celulare de osteoclaste provenite din unele unităţi coloniale ale celulelor primordiale STEM după diferenţierea şi specializarea unifuncţională a acestora în direcţia osteoclastică (Loutit, 1982). Ele parcurg mai multe stagii de transformări ce includ procese de proliferare, diferenţiere şi fuziune. Există astfel histo-fiziologic patru clase de osteoclaste, fiecare reprezentând un stadiu evolutiv de dezvoltare din celule STEM:
- celule progenitoare osteoclastice (identice cu cele din care derivă macrofagele);
- celule precursoare osteoclastice (postmitotice cu un singur nucleu provenite din diviziunea progenitoarelor);
- osteoclaste ( polinucleate rezultate din fuzionarea precursorilor) ;
- post-osteoclaste (celule mononucleate rezultate din segmentarea osteoclastelor) ; acest ultim grup de celule poate lua startul unui nou ciclu de activitate fuzionând şi formând osteoclaste mononucleate sub acţiunea unui stimul sau pot muri.
Sistemul STEM stromal: ţesutul stromal este format din celule mezenchimale, prezenţa lor fiind identificată în toate organele, implicit în medulara osoasă şi în osul compact. În cazul ţesutului osos sistemul stromal este format din o reţea de celule fibroblastice de suport pentru celulele hematopoietice influenţând proliferarea şi diferenţierea acestora. Sistemul stromal include celule osteogenice reprezentate de pre-osteoblastele şi osteoblastele de la suprafaţa osului alveolar provenite din celule primordiale STEM stromale, celule reticulare şi endoteliale din peretele vaselor măduvii osoase şi din adipocite (sub-linie celulară de fibroblaste).
Sunt cunoscute în prezent patru tipuri de celule osteoblastice corespunzând etapelor de diferenţiere ale acestora:
- pre-osteoblaste provenite din celule STEM stromale împreună cu condroblastele şi având un mare potenţial mitotic;
- celule osteoblaste cuboidale prevăzute cu receptori pentru hormonul paratiroidian;
- osteoblaste de suprafaţă ale osului considerate inactive din punct de vedere al remodelării şi asigurând nutriţia osteocitelor;
- osteocite ca celule mature ale liniei osteoblastice.
Celulele osteogenice sunt capabile să sintetizeze şi să secrete importante proteine funcţionale colagenice cum sânt colagenul de tip I – II şi necolagenice : osteocalcina, osteonectina, sialoproteinele şi proteoglicani. Alte linii celulare stromale sunt cele ale celulelor fibroblastice (diferite de celulele STEM) care pot fi la rândul lor precursoare pentru celulele osteogenice şi pot sintetiza colagen de tip I şi de asemenea celulele reticulare secretoare de colagen tip III. Nu se cunosc încă suficient circumstanţele fiziologice în care diverşi factori identificaţi, locali sau generali, stimulează/inhibă sau modulează în grade diferite participarea unor linii celulare sau a altora ce intervin în remodelarea periodontală indusă ortodontic.
În concluzie, terapia ortodontică prin manevrele de îndreptare a dintelui poate induce modificări asupra structurilor dentare de suport vizând în special dinamica osului alveolar şi a ligamentului periodontal prin compresiuni şi tensionări. Compresiunea ligamentului periodontal de către rădăcina dintelui supus manevrei de îndreptare favorizează rezorbţia osului alveolar şi a ţesuturilor adiacente permiţând deplasarea dintelui în noua poziţie. Tensionarea ligamentului periodontal stimulează depuneri noi de ţesut osteoid sub formă de punţi printre fibrele întinse ale ligamentului periodontal. În mod obişnuit cementoliza de la suprafaţa rădăcinii dentare nu are loc, totuşi în unele cazuri ea poate apare având drept urmare rezorbţia rădăcinii cu consecinţe grave asupra stabilităţii dintelui. Asemenea situaţii pot fi induse chiar în condiţiile unei terapii ortodontice corecte, de aceea cu atât mai mult este necesară cunoaşterea temeinică a factorilor ce controlează fiziologia mişcărilor rădăcinii dentare la nivelul alveolei dentare. Compresiunea ligamentului periodontal este reflectată negativ în strâmtorarea vaselor de sânge apăsate, ceea ce predispune ţesuturile adiacente la necroză hipoxică sau anoxică, traumatizarea componentelor celulare cu reacţie de tip inflamator neurogen şi rezorbţie secundară a osului alveolar adiacent.
Obiectivul iniţial principal al manevrei ortodontice constă în obţinerea acelui grad optim de rezorbţie alveolară care să permită o deplasare precisă a dintelui sau a dinţilor într-o locaţie fiziologică nouă şi stabilă în arcada dentară.
Tratamentul ortodontic primar ideal are ca rezultat o diminuare a componentei fluide a ligamentului periodontal fără alterarea componentelor substanţei fundamentale pentru că aceasta din urmă vor juca un rol crucial în legarea fibrilelor periodontale între ele şi, mai mult, facilitează adeziunea fibrelor periodontale la suprafaţa rezorbită a osului alveolar. Tensionarea ligamentului alveolo-dentar poate avea în unele situaţii ca efecte, întinderea fibrelor periodontale şi fibrogeneza rapidă datorită activării fibroblastelor periodontale, sau/şi traumatizarea ligamentului cu apariția modificărilor de tip inflamator.
Pe de altă parte, caracteristicile osului alveolar, printre care şi aceea că pereţii meziali şi distali ai acestuia sunt mai subţiri comparativ cu pereţii labiali şi linguali, favorizează mişcarea ortodontică a dintelui în direcţia mezială sau distală. Dacă dintele se deplasează ortodontic în astfel de direcţii imediat ce lamina dura a fost rezorbită, rădăcina dentară poate fi mobilizată rapid prin spongioasa osului alveolar. La copii şi adolescenţi această ultimă deplasare este facilitată de spaţiile medulare mari care prezintă adesea extinderi spongioase şi spre crestele alveolare ceea ce constituie un avantaj. În plus, deoarece osteoclastele sunt derivate din celule precursoare ale măduvii osoase, prezenţa spaţiilor de măduvă extinse în mod natural la copii, favorizează apariţia rapidă a acestor celule cu roluri majore în rezorbţia osoasă (Reitan, 1964). Mecanismul molecular fiziologic al convertirii semnalelor date de forţele mecanice ortodontice aplicate, înspre componentele celulare din zonele spongioase ale osului alveolar este încă nedescifrat, dar unele molecule–semnal participante au fost deja identificate.
Din punct de vedere al histo-fiziologiei celulare, aşa cum s-a arătat mai sus, aplicarea unor forţe ortodontice puternice deschide posibilitatea declanşării unor modificări importante în regiunea compresată a membranei periodontale, manifestate ca leziuni degenerative şi necrotice ce vizează fibrele de colagen care sunt supuse unui proces de fagocitoză. Compresia graduală a ligamentului periodontal între rădăcină şi peretele alveolar induce migrarea osteoclastelor din zonele osoase spongioase spre zona de presiune şi creşterea numărului de fibroblaste şi macrofage la locul reabsobţiei alveolare; odată începută rezorbţia osteoclastică dirijată a osului alveolar ea se va întinde pe durata următoarelor 10-12 zile. Până în prezent nu se cunoaşte dacă modificările determinate pe locul compresiunii membranei periodontale şi cele date de zonele tensionate sunt precis sincronizate.
Așa dar, în procesul rezorbţiei osului alveolar, iniţial predomină, din punct de vedere al dinamicii celulare, creşterea proliferării progenitorilor şi precursorilor osteoclastelor din populaţiile celulare hematopoietice STEM unidirecţionate şi specializate. Continuarea acţiunii de tracţiune-tensionare a osului alveolar indusă de aparatul ortodontic prin intermediul ligamentului alveolo-dentar este urmată de activarea funcţională a osteoblastelor şi fibroblastelor cu depunere de ţesut osteoid printre fibrele strunite ale ligamentului periodontal. Când pereţii osteoizi ai osului trabecular sunt suficient formaţi, are loc mineralizarea pe noua structură trabeculară şi corticală a acestuia.
Matrixul extracelular al osului alveolar are o importantă influenţă asupra rezorbţiei şi creşterii osoase. Astfel colagenul matricial reprezintă un substrat pentru celulele osteolitice în diferite stadii de maturaţie şi mature, cele mai multe celule ataşând la suprafaţă colagen prin intermediul glicoproteinei fibronectină. Aranjamentul geometric al colagenului din matricea osoasă influenţează profund rata formării osului alveolar (osteogeneza) dar şi rata rezorbţiei (osteoliza) existând încă discuţii privind clarificarea rolului osteoclastelor în rezorbţia cementului radicular.
Reglarea remodelării parodontale
Mecanismele fiziologice reactive considerate a fi implicate în rezorbţia osteoclastică a osului alveolar din cursul remodelării parodontale sunt în principal cele enzimatice şi de transport. Ele se realizează prin producerea locală de lactat sau hidrogen-ioni ca urmare a activării enzimei anhidraza carbonică şi a unor mecanisme de transport specifice implicate în schimbul de ioni (Na+ şi H+). Osteoclastele secretă în același timp şi anioni organici chelatori de calciu, cum este de exemplu citratul care participă la solubilizarea fazei minerale, transportul transcelular de calciu (Ca+2) fiind o componentă importantă a acestui proces .În plus, matricea osului alveolar este supusă unor procese enzimatice de scindare prin acţiunea proteinazelor extracelulare (colagenaza, proteoglicanaza şi alte metalo-proteinaze) cu activitate optimă la pH fiziologic. Hidrolazele acide eliberate din lizozomii osteoclastelor, cum este de exemplu catepsina proteolitică, sunt de asemenea factori participanţi la digestia matricială extracelulară din mediul acid local.
De primă importanţă este şi contribuţia osteoblastelor responsabile de sinteza componentelor matriciale şi ale mineralizării, existând un control reciproc al populaţiei de osteoclaste prin factori derivaţi din osteoblaste şi invers. Osteoclastele controlează maturarea osteoblastelor cunoscute ca sintetizatoare a celei mai importante proteine, colagenul de tip I (componenta de bază a matricei extracelulare osoase), iar la finalul stagiului de maturare a osteoblastelor controlează de asemenea producerea fibrilelor din compartimentul extracelular asociată cu eliberarea de peptide procolagenice ce vor fi trecute în circulaţie, precum şi sinteza osteoblastică de glicozamino-glicani (în special condroitin-4-sulfat) şi proteo-glicani. În schimb, unele linii de osteoblaste pun în libertate mici vezicule care apărute în matricea extracelulară vor constitui centrele de nucleaţie ale cristalelor de calciu-fosfat, în timp ce alte linii celulare osteoblastice sintetizează şi eliberează proteine reglatoare ale procesului de mineralizare (osteocalcina, osteonectina şi sialoproteine din familia glicozaminoglicanilor şi proteoglicanilor). Osteocitele (derivate din osteoblaste), la rândul lor se fixează în peretele osos printr-un proces de înzidire, au o prezenţă numeroasă în conexiunile intercanaliculare dentinare şi exercită un control al schimbului de elemente minerale dintre mediul plasmatic şi osul alveolar.
Mobilizarea osteoclastelor în procesul de remodelare a osului alveolar în condiţiile aplicării forţelor ortodontice este stimulată de către factori biologici autacoizi (peptide, derivaţi ai acidului arahidonic, derivaţi sterolici) dintre care au fost identificaţi hormonul paratiroidian, tiroxina, derivatul activ al vitaminei D3 (dihidroxicolecalciferol/calcitriol), prostaglandine (de exemplu PG-E2), interleukina-1, factorii transformanţi ai creşterii, factorii stimulatori ai colonizării celulare, limfotoxina, factorul epidermal de creştere, factorul necrozei tumorale. Există de asemenea intervenţii şi ai factorilor osteoclastic-inhibitori (unii cu rol de retro-control) cum sunt de exemplu calcitonina, estrogenii şi gamma-interferonul.
La rândul lor, osteoblastele sunt activate de: metaboliţi stimulatori derivaţi din vitamina D, insulină, factori de creştere insulin-like (de exemplu somatomedina), steroizi anabolici, tiroxina, prostaglandine, factori de creştere osoasă, factorul de creştere al scheletului, proteina morfogenetică a osului. Osteoblastele sunt inhibate (controlate) de glucocorticoizi şi posibil de factori transformanţi ai creşterii.
Osteoblastele par mai sensibile la stimulările mecanice induse de forţele ortodontice în comparaţie cu osteoclastele, concluzie derivată din studiile ce au evidenţiat creşterea promptă în osteoblaste a sintezei de ADN şi AMP-ciclic, prostaglandin-dependentă (PGE2) (Yeh, 1984) și nitric-oxid-dependentă (Sosroseno, 2008).
Din cele menţionate mai sus reiese complexitatea procesului de remodelare a dispozitivului periodontal declanşat de aplicarea forţelor ortodontice pe arcada dentară în vederea mişcării controlate şi corecte a dintelui sau dinţilor cu anomalii de poziţie genetice sau dobândite, mișcări care necesită o cunoaştere amănunţită de către medicul specialist.
Teoriile privind bazele fiziologice ale remodelării osului alveolar şi ligamentului periodontal, ca şi mecanismele reglării acestor procese determinate de aplicarea monitorizată a forţelor ortodontice, nu au reuşit totuşi elucidarea satisfăcătoare a fenomenelor şi proceselor care au loc în aceste circumstanţe. Aceste teorii aduc dovezi, fiecare în parte, ale contribuţiei diferitelor mecanisme implicate : activarea factorilor locali mecanici şi biochimici (în cadrul interacţiunilor celulă-celulă sau celulă-matrixul substanţei osoase), a mesagerilor de semnalizare tisulară (zonală şi regională), a sistemelor de alertă hormonală şi reactiv-imunologică, existând chiar şi o ipoteză piezo-electrică a remodelării (i.b.-189).
Osul alveolar este modelabil prin impunerea terapeutică de deplasări dentare, declanşatoare a unor mecanisme fiziologice reactive (tratament ortodontic). Există un consens general potrivit căruia un tratament ortodontic ideal trebuie să conducă la scăderea componentei fluide ligamentare fără alterarea substanţei fundamentale care are un rol fiziologic crucial în întreţeserea fibrilelor periodontale şi în facilitarea adeziunii fibrelor ligamentare pe suprafaţele osului alveolar unde predomină modificările rezorbtive (Reitan, 1959). Argumentele fiecărui studiu întregesc treptat acest „puzzle”al fiziologiei remodelării parodontale, măsura beneficiului terapeutic fiind în raport direct şi conform cu nivelul de descifrare şi înţelegere a acestor fenomene biomecanice, biochimice, celulare şi moleculare complexe.
Biomecanica miscarilor în articulația temporo-mandibulară: tipuri de pîrghii ale ATM
- Din punct de vedere biomecanic Articulaţia Temporo-Mandibulară (ATM) prezintă o mare importanță avînd în vedere rolul ei ca participantă la sistemele de pârghii osteo-articulare maxilare.
- La toate pârghiile sistemului mio-osteo-articular din organism există ca şi în fizică trei elemente determinante (Forţă, Rezistenţă, Sprijin) din a căror dispunere succesivă în diferite poziţii rezultă şi clasificarea pârghiilor biologice în pîrghii de gradul I, II şi III. Forţa activă (F) este reprezentată de muşchii care prin contracţia lor mobilizează segmentul osos, iar Rezistenţa este dată fie de greutatea segmentului osos, fie de sarcina exterioară deplasată prin lucru mecanic dacă este cazul (R); al treilea element este locul de Sprijin (S), punct fix de pe axul biomecanic al mişcării prezent în articulaţia ce face legătura între cele două oase. În cadrul pîrghiilor sistemului temporo-maxilar, muşchii mobilizatori ai mandibulei împreună cu elementele structurale ale articulaţiile temporo-mandibulare conectează mandibula la oasele temporale. Muşchii reprezintă forţe puternice care aplicate prin inserţii la nivelul mandibulei şi oaselor vecine îşi exercită acţiunile prin intermediul osului mandibular, făcând astfel posibile mişcări ale condililor acestui os în cele două articulaţii temporo-mandibulare, stîngă şi dreaptă.
- Articulaţia temporo-mandibulară, mobilă, face parte din clasa diartrozelor, realizînd un cuplu cinematic în care unul din cele două oase componente execută rotaţii în jurul unor axe sau translaţii în diferite planuri (osul mobil fiind mandibula iar osul fix osul temporal).
- Conform teoriei lui Gysi ( anul 1921), dacă punctul de aplicare al rezistenţei (R) se află la nivelul dinţilor frontali se realizează o pârghie de gradul III (pârghie de viteză) cu punctul de sprijin (S) la nivelul articulaţiilor temporo-mandibulare, iar punctul de aplicare al forţei (F) la nivelul locului de inserţie a muşchilor ridicători ai mandibulei; în acest caz pârghia este mai puţin traumatizantă, dar în acelaşi timp şi mai puţin eficace ca forţă, pentru că dinţii frontali nu se caracterizează prin rezistenţă apreciabilă la duritatea opusă de unele alimente în momentul acţionării forţelor masticatorii (a se vedea figura).
- Triturarea dentară a alimentelor are loc dealtfel rar în această poziţie, iar atunci când se încearcă şi mai ales când se insistă forţat pe alimente dure, datorită ineficienţei „ab initio” a acestui tip de pârghie, se pot produce agresări importante ale parodonţiului dinţilor incisivi şi suprasolicitarea articulaţiilor temporo-mandibulare ca punct de sprijin, fenomene asociate cu dureri şi posibil cu creşterea anormală a mobilităţii dentare în condiţiile exersării frecvente a acestei tendinţe. Deplasarea punctului de rezistenţă (R) a alimentului spre zonele laterale ale arcadelor dentare transformă pârghia de gradul III în pârghie de gradul II (pârghie de forţă), cea mai eficientă fiind plasarea punctului de rezistenţă între arcadele dentare în dreptul celui de al doilea molar (stâng sau drept), punctul de sprijin (S) la nivelul ATM de partea opusă, iar zona de aplicare a forţei (F) la nivelul inserţiilor muşchilor ridicători ai mandibulei de pe partea existenţei punctului de rezistenţă.
 2977total visits,1visits today
2977total visits,1visits today